Lymfadenopatia, adenopatia alebo lymfadenomegália sú termíny, ktoré opisujú chorobné zväčšenie lymfatických uzlín. Uzlinový syndróm je lokálne alebo generalizované zväčšenie lymfatických uzlín rôznej etiológie, ktoré môže byť symptomatické, ale aj asymptomatické. V hematológii ide o pomerne často vyskytujúci sa jav vo všetkých vekových kategóriách a reflektuje viac či menej závažné ochorenia ľudského tela. Uzlinový syndróm patrí k medziodborovo problematickému ochoreniu, kde hematologické vyšetrenie zohráva podstatnú časť správnej formulácie diagnózy a určuje ďalšie smerovanie liečby pacienta.
Úvod
Presné štatistické údaje a incidencia lymfadenopatie v Slovenskej republike a európskych krajinách nie sú známe. Lymfatické uzliny reagujú na najrôznejšie antigénne podnety aktiváciou alebo zápalovými zmenami rôzneho stupňa. Odhaduje sa, že lymfadenopatia sa vyskytuje až u 40 % pacientov detského veku (1). Na prvom mieste sú bežné vírusové a bakteriálne infekcie horných dýchacích ciest, ktoré prevažujú nad inými príčinami adenopatie, akou je infekčná mononukleóza či cytomegalovírusová infekcia. Veľkosť a charakter uzlín závisia od lokalizácie, veku a od stavu imunitného systému. Uzlinový syndróm je sprievodným javom nielen infekčných, ale aj systémových, chronických a malígnych ochorení (1, 2).
Etiológia
Príčiny lymfadenopatie vo všeobecnosti zahŕňajú infekcie, autoimunitné ochorenia, metabolické ochorenia, benígnu hyperpláziu, histiocytózu a reakciu na medikamentóznu liečbu. K závažným príčinám lymfadenopatie patrí leukemická alebo metastatická infiltrácia uzlín malígnymi bunkami. Boli popísané rozdiely výskytu lymfadenopatie na základe rasy, napríklad Kikuchiho-Fujimotova choroba u ázijskej rasy (histiocytová nekrotizujúca lymfadenitída) a sarkoidóza u čiernej rasy. Tieto vzácnejšie prípady môžu byť asociované k určitým etnickým skupinám. Na základe pohlavia neboli zaznamenané rozdiely. Etiológia uzlinového syndrómu je rozsiahla, preto je prehľadne uvedená v Tabuľkách č. 1 a 2 (3, 4).


Klinický obraz
Na základe veľkosti, lokality a charakteru lymfatickej uzliny spolu s ďalšími objektívnymi nálezmi môžeme u pacienta určiť smerovanie diagnostického procesu a orientačne stanoviť pracovnú diagnózu. Tuhosť, začervenanie, zvýšená teplota, fluktuácia dávajú predpoklad zápalovému procesu a uzliny, ktoré sú tuhé, nepoddajné a fixované k okolitému tkanivu, sú charakteristické skôr pre malígny proces. Lymfadenitída je akútne alebo chronické zápalové postihnutie jednej alebo viacerých lymfatických uzlín. Môže ísť o generalizovanú adenopatiu alebo o zápal spádovej drenážnej uzliny, čo sa prejaví regionálnou lymfadenitídou. Najčastejšia je nešpecifická reaktívna lymfadenitída, uzlina je mäkká, zväčšená, palpačne bolestivá a elastická. Hnisavá lymfadenitída má charakter flegmóny až abscesu a postihuje aj okolité štruktúry. Postihnuté miesto je opuchnuté, bolestivé, nezriedka presahujúce 3 cm s typickou lokalizáciou v cervikálnej alebo inguinálnej oblasti. Klinický obraz dopĺňajú febrílie. Granulomatózne zápaly sú spôsobené mikroorganizmami so schopnosťou reprodukovať sa v spádovej uzline a pretrvávajú týždne až mesiace, kým dôjde k zhojeniu resorbciou či fibrotizáciou. U detí sú uzliny v krčnej, inguinálnej a axilárnej oblasti dobre hmatné a ich normálna veľkosť by bola u dospelého človeka vyhodnotená ako lymfadenopatia. Ak ide o infekčnú etiológiu, treba identifikovať zdroj v drenážnej oblasti, ktorá je typická pre konkrétnu lymfatickú uzlinu. Z chronologického hľadiska rozlišujeme akútnu a chronickú adenopatiu. To znamená, že lymfatickú uzlinu zväčšenú dlhšie než tri týždne považujeme za chronickú, do troch týždňov s odznením ďalších sprievodných klinických príznakov za akútnu. Veľkosť a charakter uzliny závisí od lokalizácie, veku a stavu imunitného systému. Generalizované postihnutie lymfatického systému spôsobujú lymfotropné agensy a často postihujú tonzily, pečeň a slezinu. Lymfadenopatie neinfekčného pôvodu – lokalizované aj generalizované – môžu byť spôsobené liekmi, silikónovými implantátmi, ale aj ochoreniami ako silikóza, berylióza. Súčasťou klinického obrazu infekčného ochorenia môže byť splenomegália. Býva spôsobená cytomegalovírusom, tuberkulózou alebo toxoplazmózou. Z neinfekčných príčin je zväčšenie sleziny príznakom malignity, v prevažnej väčšine v obraze lymfoproliferatívnych, ako aj myeloproliferatívnych ochorení. Systémové ochorenia môžu taktiež spôsobiť splenomegáliu. Menej častá býva hepatomegália. Postihnutie kĺbov (artritída alebo artralgie) môže sprevádzať rubeolu, sarkoidózu a poliekové lymfadenitídy. Niektoré ochorenia lymfatického systému sa môžu prejaviť febrilitami, ktoré sa často vyskytujú pri infekčných chorobách, preto nemajú zásadný diagnostický význam (3, 4).




Diagnostika

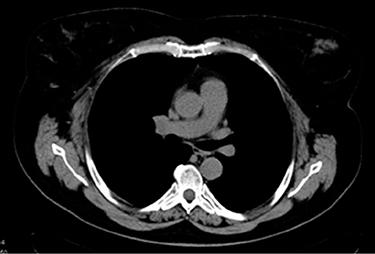


Podrobná anamnéza je prvým dôležitým krokom, ktorý niekedy môže zamedziť zbytočne dlhej a rozsiahlej diagnostike. Treba zistiť dĺžku trvania ťažkostí, ich charakter, celkové príznaky, lokálne zmeny v drenážnej oblasti lymfatickej uzliny a liekovú anamnézu. Vek pacienta je podstatný údaj, pretože viac než 80 % lymfadenopatií u detí má benígny charakter a u osôb starších než 50 rokov má až v 60 % malígny pôvod. Veľký význam má lokalizácia, pretože akékoľvek hmatateľné zväčšenie lymfatických uzlín v supraklavikulárnej a pektorálnej oblasti má často malígny charakter. Ak je epidemiologická anamnéza pozitívna na prítomnosť či manipuláciu so zvieratami a ich produktmi (napríklad mäso, mlieko, mliečne výrobky), v takýchto prípadoch treba doplniť sérologické testy na tularémiu, toxoplazmózu, felinózu, tuberkulózu, brucelózu, listeriózu, antrax. Medzi ďalšie cenné údaje patrí cestovanie a importované infekcie. Tieto ochorenia majú v našich podmienkach neobvyklý klinický obraz. K takýmto ochoreniam patrí napríklad kokcidioidomykóza v Južnej Amerike, histoplazmóza v severnej Afrike a v USA alebo kožná forma leishmaniózy sprevádzaná nekrotizujúcou lymfadenitídou. Fyzikálne vyšetrenie je súčasťou klinického vyšetrenia a zahŕňa palpáciu a inšpekciu. Laboratórna diagnostika musí byť zameraná a založená na základe dobre odobratej anamnézy a fyzikálneho vyšetrenia. Medzi prvé zaraďujeme vyšetrenie krvného obrazu s diferenciálnym počtom bieleho radu krviniek a krvný náter. Hepatálne, renálne parametre a močová analýza sú užitočné v identifikácii prebiehajúcich systémových ochorení spôsobujúcich lymfadenopatiu. Na zhodnotenie stavu zápalu a bakteriálnu etiológiu je vhodná bielkovina C – reaktívny proteín, sedimentácia. Enzým laktátdehydrogenáza vykazuje zvýšené hodnoty už pri malom poškodení tkaniva. Tento enzým môže byť spolu s lymfocytózou a eozinofíliou prítomný pri lymfómoch. Sérologické vyšetrenia sú indikované najmä pri vírusových ochoreniach s generalizovanou lymfadenopatiou, ktoré zahŕňajú Epsteinov-Barrovej vírus, cytomegalovírus, toxoplazmózu či vírus ľudskej imunitnej nedostatočnosti (HIV). K ďalším testom môžeme zaradiť tuberkulínový kožný test a elektroforézu bielkovín. Mikroskopické a kultivačné vyšetrenia sú významným prínosom v etiológii a v cielenej antibiotickej terapii pri bakteriálnych infekciách. Pri podozrení na systémové ochorenie je indikované vyšetrenie autoprotilátok. Rovnako dôležitou časťou pri stanovení diagnózy sú zobrazovacie techniky. Nezastupiteľné miesto má röntgenové vyšetrenie hrudníka, ktoré dokáže odhaliť mediastinálnu lymfadenopatiu a ochorenia postihujúce pľúca ako tuberkulóza, lymfómy alebo neuroblastóm. Ultrasonografia je vhodná na zdokumentovanie rôznych zmien lymfatických uzlín. Počítačová tomografia (CT) a magnetická rezonancia (MRI) patria k modernejším a presnejším technológiám, ktoré pomáhajú odhaliť včasné a asymptomatické štádiá lymfadenopatie. Pozitrónová emisná tomografia (PET) nie je vhodná na primárnu diagnostiku, ale je užitočná na určenie rozsahu nádorového postihnutia – staging ochorenia. Často kladenou otázkou zostáva biopsia lymfatickej uzliny. Pri rozsiahlejšej diagnostike sa odporúča chirurgická exstirpácia. Pri vysokom podozrení na malignitu je bioptické a histologické vyšetrenie uzliny nevyhnutné a výber reprezentatívnej vzorky dôležitý. Najčastejšie vyšetrované uzliny sú supraklavikulárne, axilárne a krčné. Lymfatické uzliny z inguinálnej oblasti nie sú vhodné na bioptické vyšetrenie vzhľadom na trvalú stimuláciu z anogenitálnej oblasti. Vzorky z hlboko uložených uzlín sa získavajú torakoskopickým, mediastinoskopickým, prípade laparoskopickým vyšetrením (3, 4).
Diferenciálna diagnostika
Diferenciálna diagnostika lymfadenopatií vychádza z anamnestických údajov, fyzikálneho nálezu, laboratórnych a kultivačných výsledkov. Týmito postupmi sa dá diagnostikovať väčšina príčin a stanoviť adekvátna diagnóza. Zväčšenie lymfatických uzlín môžu napodobňovať cysty, tumory alebo inguinálne hernie. Lymfómy majú charakteristický histologický obraz a z klinického hľadiska sa môžu podobať na nebolestivo prebiehajúcu felinózu. U ďalších ochorení ako Kikuchiho-Fujimotova choroba chýbajú protilátky. Tlakom zväčšených intraabdominálnych uzlín môže dôjsť k odtlačeniu colon sigmoideum alebo dolnej tretiny ureteru a k poruchám vyprázdňovania. Niektoré ťažkosti lokalizované v pravom hypogastriu môžu dokonca klinicky imponovať retrocekálnu apendicitídu. Príčiny lymfadenopatií sú rôzne a z etiologického hľadiska je dôležité určiť správneho vyvolávateľa, pretože pacienta môžeme vyliečiť len na základe správnej diagnózy (1, 2, 3, 4).
Záver
So zväčšenými lymfatickými uzlinami sa v odbornej praxi stretáva každý lekár. Je to častý medziodborový problém, pretože z etiologického hľadiska zahŕňa nielen niekoľko internistických, ale aj chirurgických disciplín. Často ide o banálne nálezy, ktoré nevyžadujú veľkú pozornosť. Na druhej strane môže ísť o závažné ochorenie s fatálnymi následkami. Napriek širokým možnostiam laboratórnej a zobrazovacej techniky netreba zabúdať, že dobre odobratá anamnéza a starostlivo vykonané fyzikálne vyšetrenie nám dávajú vysokú pravdepodobnosť správnej diagnózy. K úspešnej liečbe patria aj bohaté možnosti laboratórnej diagnostiky, ktorá nás pri správnej interpretácii výsledkov dovedie k úspešnej a adekvátnej liečbe.
Literatúra
- Larsson LO, Bentzon MW, BergKelly K et al. Palpable lymphnodes of the neck in Swedish school children. Act aPaediatr. 1994 Oct. 83(10):1091-4
- Klener P et al. Vnitřní lékařství. 4. vyd. Praha: Gelén, 2011; s. 1174
- Česka R et al. Interna. 1. vyd. Praha: Triton, 2010; s. 876
- Longo DL et al. Harrison‘s Principles of Internal Medicine. 19th ed. New York: McGraw-Hill, 2015; s. 3000

Tento článok sa nachádza v čísle invitro 04/2016
Hematológia
Tesne pred Vianocami vám prinášame jeden predčasný darček v podobe trinásteho čísla časopisu inVitro, ktoré je tentokrát venované hematológii. Aj v tomto čísle nájdete množstvo praktických odborných…













