Od roku 2011, keď uzreli svetlo sveta prvé indikačné a frekvenčné obmedzenia na laboratórne vyšetrenia z dielne zdravotných poisťovní, uplynulo už 6 rokov. Lastovičkou v týchto aktivitách bola Všeobecná zdravotná poisťovňa. Čoskoro sa pridali aj ďalšie dve zdravotné poisťovne – Union a Dôvera, zistiac, že je to významný nástroj šetrenia ich finančných prostriedkov. Približne v tom istom čase sa začal v súvislosti so zamietnutými laboratórnymi vyšetreniami objavovať aj ďalší fenomén, a to „nesprávna“, „nepovolená“ alebo „nevhodná“ diagnóza k danému laboratórnemu vyšetreniu. Dnes chceme tento jav rozobrať z viacerých hľadísk.
Nespochybniteľný význam diagnózy
Diagnóza pacienta je základným komunikačným nástrojom medzi poskytovateľom zdravotnej starostlivosti, lekárom a platiteľom za poskytnuté zdravotnícke výkony, t. j. zdravotnou poisťovňou. Okrem základnej informačnej hodnoty – informácie o minulom či aktuálnom zdravotnom stave pacienta – plní diagnóza aj úlohu štatistickú. Štatistické prehľady zo súborov vykonaných zdravotníckych výkonov pri daných diagnózach (u vopred definovaných skupín obyvateľstva za uplynulé obdobia) predstavujú v každom vyspelom štáte cenný nástroj na plánovanie národných programov zdravia, funkčných skríningov alebo na plánovanie rozpočtu oblasti zdravotníctva na nadchádzajúci rok. Aspoň tak uvažujú vyspelé ekonomiky sveta a stav ich zdravotníctva im dáva viac-menej za pravdu.
Problémy spojené s diagnózou k laboratórnemu vyšetreniu
Na Slovensku nemáme v súčasnosti k dispozícii aktuálne moderné diagnostické a terapeutické postupy, ktoré by v nadväznosti na vykazovanie „správnej diagnózy k správnemu súboru laboratórnych vyšetrení u konkrétneho pacienta“ poskytovali základný rámec práv a povinností lekára v záplave každodenne pribúdajúcich odborných informácií. Používanie diagnóz lekármi sa tak deje výlučne na základe ich odbornej erudovanosti, skúseností z praxe a v neposlednom rade aj ako reflexia na reštrikčné obmedzenia zdravotných poisťovní. Žiaľ, práve posledný fakt prichádza v nevhodnom čase pre lekára (laboratórium), ex post. To znamená, až po vyšetrení/vykonaní úkonu (a minutí reagencií, zdravotníckeho materiálu alebo času na ich realizáciu). Lekár alebo laboratórium (ako medzičlánok v poskytovaní zdravotníckych výkonov) sa dozvedá dôvod zamietnutia až z chybových protokolov zdravotných poisťovní, ktoré súhrnne uvádzajú za predchádzajúci mesiac všetky už zamietnuté výkony (klinické či laboratórne) – to je neskoro a lekár zákonite pociťuje frustráciu. Nie je potom zrejme prekvapením, že v systéme absencie jednotných postupov ani revízni lekári tej istej zdravotnej poisťovne nemajú totožný názor na význam toho istého vyšetrenia pri rovnakej diagnóze. Výsledkom je potom numericky neuveriteľne široká škála hodnotení neuznaných výkonov, v ktorej je takmer nemožné sa orientovať. Ťažko povedať, či ide zo strany zdravotných poisťovní o nedostatky informačných systémov, alebo o zámer. V laboratóriách hovoríme tejto variabilite „revízny folklór“, ale je to svojím spôsobom aj „smiech cez slzy“ (vysvetlenie neskôr). Len pre zaujímavosť, v Tabuľke č. 1 uvádzame súborne za rok 2017 počty rôznych zdôvodnení neuznania výkonov jednotlivých zdravotných poisťovní, ktoré sa akýmkoľvek spôsobom týkajú diagnóz. Pri detailnom pohľade na údaje v Tabuľke č. 1 sa zdá byť fungovanie zdravotnej poisťovne Union v tomto smere až ukážkovo zrozumiteľné.

Tu si dovolíme poznamenať, že práve rôznorodosť textov neuznania výkonov je jednou z hlavných prekážok prijímania účinných opatrení na zníženie nesprávne indikovaných vyšetrení.
Smiech cez slzy
Samozrejme, v systéme, v ktorom nie sú vytvorené jednotné pravidlá pre požadovanie laboratórnych vyšetrení vrátane korektnej diagnózy, vzniká veľký priestor pre samovoľný a rôznorodý výklad rovnakých symptómov/diagnóz. Najhorším variantom, ktorý sa za variabilitou môže skrývať, je nevedomosť a medzery v medicínskych poznatkoch, ktoré vstupujú do hry pri vágnom kontinuálnom vzdelávaní lekára (revízneho aj klinického) alebo vtedy, ak jeho lekárska špecializácia obsahovo nezodpovedá úrovni riešeného problému. Preto si dovoľujeme touto cestou tlmočiť silnejúci názor viacerých odborných spoločností na Slovensku – je nemysliteľné, aby boli na klinických lekárov v praxi kladené neustále sa stupňujúce nároky na odbornosť či vybavenie ambulancií alebo oddelení, pričom posty revíznych lekárov v zdravotných poisťovniach môžu zastávať ľudia s titulom RNDr. či magister prírodných vied. Dokonca ani lekár s konkrétnou špecializáciou si dnes netrúfa konanie kolegu – lekára s inou špecializáciou podrobiť kritickému hodnoteniu s postuláciou záverov či dokonca finančných postihov. S týmto by sme sa nemali stretávať ani v zdravotných poisťovniach na postoch revíznych lekárov, keď napríklad chirurg bez akýchkoľvek výčitiek posudzuje výkony lekárskej genetiky a pod. Variabilita názorov je síce vítanou cestou k riešeniu akýchkoľvek problémov – ak však vstupujú do procesu peniaze, proces sa zákonite musí posúvať k väčšej exaktnosti a jednoznačnosti.
Na vine sú obe strany
1. Lekári nepíšu správne diagnózy.
Zodpovednosť za výsledok riešenia zdravotného stavu pacienta zostáva stále na pleciach lekára a aj väčšina laboratórnych vyšetrení má svoju viac-menej jednoznačnú informačnú hodnotu, bez ohľadu na typ diagnózy, pod ktorou sa vykazuje. Žiaľ, viacerí lekári už rezignovali na systém-nesystém slovenského zdravotníctva a aj v prípade akútnych stavov sa stretávame na žiadankách s nekorektnými diagnózami k požadovaným laboratórnym vyšetreniam. Keďže toto vydanie časopisu inVitro je venované kardiológii, pozreli sme sa na konkrétne diagnózy, ku ktorým bolo v roku 2016 zamietnuté vyšetrenie troponínu v sére (zamietnuté zaplatenie, vyšetrenie lekár dostal k dispozícii) – súborný prehľad poskytuje Tabuľka č. 2. Výsledok asi nepotrebuje komentár, kvôli rozsahu menovanej tabuľky uvádzame len 4 najpočetnejšie dôvody zamietnutia.
Pre úplnosť pohľadu na problematiku musíme spomenúť ešte dva fakty, ktoré vyplývajú zo štatistického spracovania výsledkov za obdobie od 1. 1. 2016 do 28. 2. 2017. Prvý fakt – percento pozitívnych výsledkov vyšetrení sa pohybovalo na úrovni: 26,32 % (u žien) a 29,72 % (u mužov). Druhý fakt – napriek uvedeniu nesprávnej diagnózy k vyšetreniu troponínu v sére na žiadanke (a k odmietnutiu tohto vyšetrenia zdravotnou poisťovňou), zohľadňujúc iba prvé 4 najpočetnejšie nevhodné diagnózy (uvedené v Tabuľke č. 2), tvorilo percento pozitívnych výsledkov pri týchto nevhodných diagnózach 5,6 % zo všetkých pozitívnych výsledkov vyšetrení troponínu v sére (bez ohľadu na vhodnosť diagnózy) u oboch pohlaví. Tento fakt je možné interpretovať aj tak, že u totožného percenta pacientov by došlo k poškodeniu zdravia, keby sme striktne dodržiavali informácie z chybových protokolov zdravotných poisťovní a vyšetrenie pri nesprávnej diagnóze nerealizovali…
Ako by mali vyzerať vhodné diagnózy na vyšetrenie troponínu v sére, ukazuje Tabuľka č. 3.
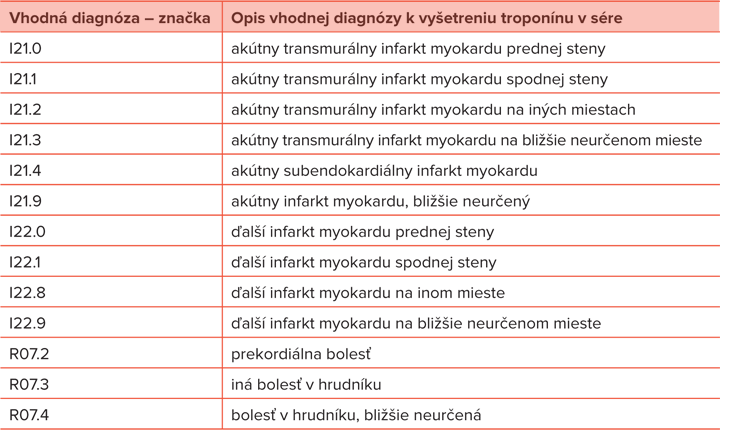
Rozhodne netvrdíme, že Tabuľka č. 3 uvádza jediný správny zoznam vhodných diagnóz k vyšetreniu troponínu v sére, predstavuje však sumár bezproblémovo uznaných vyšetrení troponínu v sére u všetkých zdravotných poisťovní v dlhšom časovom horizonte.
2. Možnosti informačných systémov samotných zdravotných poisťovní nie sú v súlade s požiadavkami, ktoré kladú na poskytovateľov zdravotníckej starostlivosti.
Nielen údaje od lekárov sú príčinou zamietnutia. Hlavným problémom zostávajú stále technické nedokonalosti – hoci náš informačný systém umožňuje zadať u pacienta aj 3-4 diagnózy (podľa spektra ordinovaných laboratórnych vyšetrení) a následne spárovať správne vyšetrenie so správnou diagnózou, formulár zdravotných poisťovní poskytoval v roku 2016 priestor iba pre JEDNU (!!!) diagnózu. V roku 2017 (aj v súvislosti s prípravami na zavedenie diagnosis-related group – DRG) sa priestor rozšíril na dve diagnózy – čo je však stále veľmi málo u polymorbídnych pacientov s väčším počtom ordinovaných vyšetrení a problém to nerieši. Ešte horšie je to, že chybové protokoly, ktoré sme zatiaľ zo zdravotných poisťovní dostali, ukazujú, že informačné systémy jednotlivých zdravotných poisťovní ešte stále tú druhú diagnózu pri revízii nezohľadňujú.
Záver
Naša spoločnosť Alpha medical má záujem o korektné vzťahy s klinickými lekármi aj so zdravotnými poisťovňami. V centre nášho záujmu zostáva stále pacient a pomoc pri riešení jeho ťažkostí. V rámci možností sme otvorení spolupráci na vylepšovaní súčasných bariér vo fungovaní slovenského zdravotníctva v rozsahu oblasti pôsobenia, čiže v oblasti laboratórnej diagnostiky. Citlivo vnímame najmä opakujúce sa problémy, ťahajúce sa roky, keďže neriešené existujúce obmedzenia zo strany zdravotných poisťovní musíme zákonite premietať do služieb spolupracujúcim lekárom. V prostredí narastajúcej právnej uvedomelosti pacientov tak všetci balansujeme na veľmi ostrej hrane, ktorá v závere dňa nemusí viesť iba k úspore finančných prostriedkov.






