Akné patrí medzi najčastejšie kožné ochorenia, s maximálnym výskytom počas puberty. Môže však pretrvávať aj po uplynutí veku adolescencie, predovšetkým u žien. Príčinami sú nadprodukcia kožného mazu, porucha keratinizácie vlasového folikulu a premnoženie Propionibacterium acnes, ktoré vedú k zápalu. Ťažké formy akné významne ovplyvňujú kvalitu života pacientov a zanechávajú trvalé stopy v podobe jaziev a hyperpigmentácií. Adekvátna a včasná liečba dokáže zamedziť mnohým následkom.
Úvod
Akné vulgaris je veľmi častým kožným ochorením postihujúcim prevažne adolescentov. Prvé prejavy ochorenia vznikajú najčastejšie počas puberty, ale objaviť sa môžu kedykoľvek. Po 20. roku dochádza u väčšiny pacientov k remisii ochorenia, vo veku 25 – 34 rokov je prevalencia okolo 8 % a v 35 – 44 rokoch sú to 3 %. Vo vekovej kategórií 15 – 24 rokov je na Slovensku a v Českej republike prevalencia akné 73,6 %. Ochorenie varíruje od ľahkých foriem až k veľmi ťažkým, vyžadujúcim systémovú liečbu (1, 2). Termín akné bol prvýkrát použitý v 6. storočí n. l. lekárom cisára Justiniána. Okolo roku 1800 sa dostal aj do medicínskych slovníkov (3).
Etiológia
Presná príčina vzniku akné nie je známa. Ide o multifaktoriálne ochorenie, pričom genetická predispozícia nie je jasná. Predpokladá sa, že akné, vrátane nodulocystického akné, má familiárnu predispozíciu. Bola tiež pozorovaná asociácia medzi stredne ťažkým až ťažkým akné a pozitívnou rodinnou anamnézou (4).
Nadprodukcia kožného mazu a porucha keratinizácie folikulu sú základnými patogenetickými faktormi. Prvým stupňom pri tvorbe akné je komedo, vznikajúce v dôsledku hyperkeratózy s upchatím folikulárneho ústia. Postupne dochádza k akumulácii keratínu a mazu a k expanzii komeda, až s ruptúrou jeho steny. Následná extrúzia keratínu a mazu vedie k zápalu. Zápal je prítomný už vo včasných štádiách so zvýšeným výskytom neutrofilov a lymfocytov (5).

Ďalšími faktormi sú androgény, zmeny v zložení lipidov a abnormálna reakcia na lokálne cytokíny. Kľúčový význam má najmä androgénna stimulácia mazových žliaz.
Mnohé faktory môžu viesť k exacerbácii akné alebo k jeho objaveniu sa u predisponovaných pacientov. Nevhodná kozmetika (komedogénne a okluzívne externá), trenie, mechanické faktory a nadmerné umývanie tváre môžu viesť k zhoršeniu aknóznych prejavov.
Okrem kozmetiky patria medzi aknogénne látky aj minerálne oleje, dechty a niektoré lieky, ako lítium, hydantoín, izoniazid, jodidy, bromidy, androgény, danazol alebo vitamín B12 (7).
Klinický obraz
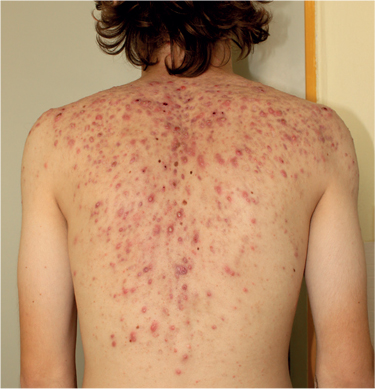
Primárnou morfou je komedón. Vyskytuje sa buď vo forme otvoreného komedónu – plochá alebo mierne elevovaná papula s dilatovaným centrálnym otvorom vyplneným keratínom, alebo vo forme uzavretého komedónu, čiže žltkastej papuly bez viditeľnej keratínovej zátky. Uvedené prejavy súhrnne označujeme ako acne comedonica. Zápal vyvoláva vznik erytematóznych papúl a pustúl, ktoré sa môžu zväčšovať a splývať. Zvyčajne sa hoja bez jaziev. Pri pokročilých štádiách akné sa vytvárajú noduly až cystické útvary, palpačne bolestivé, na dotyk tuhé alebo fluktuujúce, môžu tiež obsahovať abscesové dutiny alebo splývať za vzniku fistúl. Hoja sa jazvou alebo keloidnou jazvou (9).
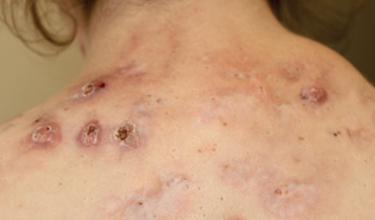
Najťažším klinickým variantom je acne conglobata, ťažké zápalové akné s tvorbou abscesov so sínusmi, cystami, zoskupenými zápalovými nodulmi a so supuráciou. Lokalizované môžu byť na chrbte, gluteách, na hrudníku, na čele, na lícach a na pleciach. Ako asociované ochorenia môžu byť prítomné hidradenitis suppurativa a disekujúca celulitída hlavy.
Diagnostika
Dôležité je vylúčenie hyperandrogenizmu. U žien medzi príznaky patria nepravidelný menzes, hirzutizmus alebo androgenetická alopécia. U žien s akné rezistentným na konvenčnú liečbu, s rýchlymi relapsami po systémovej liečbe izotretinoínom alebo s náhlym vznikom ťažkého akné, sú indikované gynekologické a endokrinologické vyšetrenia. V rámci skríningových testov sa merajú DHEAS (sérový dehydroepiandrosterón sulfát) a testosterón, vyšetrené 2 týždne pred začiatkom menštruácie. Pacientky so syndrómom polycystických ovárií môžu mať zvýšené hladiny testosterónu v sére alebo zvýšený pomer luteinizačného hormónu (LH) a folikuly stimulujúceho hormónu (FSH) (10).
Pri plánovanej systémovej liečbe izotretinoínom je nevyhnutné vyšetrenie sérových hladín transamináz (ALT, AST), triacylglycerolov a cholesterolu.
Diferenciálna diagnostika
Steroidné akné – nie sú prítomné komedá, ale monomorfné drobné erytematózne papuly a pustuly najmä v oblasti chrbta a trupu. Nasleduje lokálna alebo systémová liečba kortikosteroidmi.
Liekmi indukované akné – bez prítomnosti komedónov, manifestuje sa ako aknózne prejavy počas liečby fenytoínom, lítiom, izoniazidom a ďalšími.
Na tvári treba odlíšiť folikulitídu vznikutú následkom pomnoženia S. aureus, rosaceu a periorálnu dermatitídu.
Na trupe môžu podobný klinický obraz vytvárať folikulitídy zapríčinené S. aureus, kvasinkami rodu Malassezia a pseudomonádami (11).
SAPHO syndróm je charakterizovaný synovitídou, akné, pustulózou, hyperostózou alebo osteitídou. V klinickom obraze môžu byť prítomné acne fulminans, acne conglobata, pustulárna psoriáza, hidradenitis suppurativa, disekujúca celulitída kapilícia či Sweetov syndróm (9).
Acne conglobata sa môže vyskytovať spoločne s ďalšími chorobami folikulárnej oklúzie: s hidradenitis suppurativa, s disekujúcou celulitídou a s pilonidálnym sínom. Spoločne ich nazývame acne tetrada.
Liečba a prevencia
Cieľom liečby je normalizácia keratinizácie, odstránenie zátok komedónov, zníženie produkcie mazu a regulácia bakteriálnej kolonizácie. Z dlhodobého hľadiska je cieľom liečby prevencia jazvenia a trvalých stôp na koži.
Pri anamnéze je dôležitá predošlá liečba, vrátane kozmetiky, súčasne užívaných liekov, u žien tiež gynekologická anamnéza. Najčastejším dôvodom zlyhania liečby je nedostatočná adherencia pacienta k liečebnému režimu, preto je nezastupiteľná dôkladná edukácia. Pacienti by sa mali vyhýbať nadmerne vysušujúcim kozmetickým produktom, púdrom a kozmetike na olejovej báze.
Lokálna liečba
Externé liečivá sa používajú počas dlhšej doby, minimálne 6 – 8 týždňov, na celé oblasti postihnuté akné. Sú vhodné tiež ako udržiavacia liečba pre pacientov po kombinovanej lokálnej a systémovej liečbe. Používajú sa v monoterapii alebo vo fixných kombináciách. Retinoidy podporujú normalizáciu deskvamácie, redukujú komedóny a zamedzujú tvorbe nových prejavov. Majú tiež protizápalový účinok vďaka inhibícii leukocytov a uvoľňovaniu prozápalových mediátorov. Benzoyl peroxid má silný protizápalový účinok, bez vzniku rezistencie voči P. acnes. Lokálne antibiotiká (klindamycín, erytromycín) sú efektívne predovšetkým na zápalové formy akné. Možnému vzniku bakteriálnej rezistencie sa dá predchádzať súčasným použitím benzoyl peroxidu. Kyselina azealová je účinná v liečbe ľahších foriem akné a môže zmierniť pozápalovú hyperpigmentáciu (9).
Systémové antibiotiká
Sú indikované pri stredne ťažkom až ťažkom akné so zápalovými prejavmi bez efektu lokálnej liečby a u pacientov s prejavmi akné na hrudníku, na chrbte, na pleciach alebo so sklonom k hyperpigmentácii. Väčšinou sa vyžaduje dlhšia doba liečby. Podľa európskych guidelines sa preferenčne odporúčajú doxycyklín a lymecyklín pred tetracyklínom a minocyklínom (12). Dlhodobá systémová liečba antibiotikami prináša riziko vzniku bakteriálnej rezistencie. Lokálne makrolidy viedli k vzniku rezistentných kmeňov P. acnes, pričom najčastejšia je rezistencia na erytromycín, skrížene aj na klindamycín (13). Medzi spôsoby, ako zamedziť jej vzniku, patria skrátenie trvania liečby, adherencia pacienta k liečebnému plánu, obmedzenie používania len pri zápalových formách akné alebo liečba izotretinoínom pri nedostatočnej odpovedi (9).
Hormonálna liečba
Kandidátmi na systémovú hormonálnu liečbu sú ženy so syndrómom polycystických ovárií, s adrenálnou hyperpláziou, s neskorým začiatkom prejavov akné, s ťažkým akné alebo s relapsom po systémovej liečbe retinoidmi.
Kombinovaná hormonálna liečba potláča androgénnu stimuláciu pilosebaceóznej jednotky a znižuje tvorbu mazu. Dochádza k zníženej celkovej syntéze androgénov a obmedzenej periférnej konverzii androgénov na 5-dihydrotestosterón a 5-dihydroandrostendiol (14). Najúčinnejšou liečbou akné je kombinácia cyproteronacetátu a etinylestradiolu v perorálnej forme (15).
Systémová liečba retinoidmi
Izotretinoín predstavoval prelom v liečbe ťažkého akné, s postupným rozšírením indikačného spektra aj na stredne ťažké akné refraktérne na liečbu. V súčasnosti je v Slovenskej republike jedinou indikáciou acne conglobata, systémovo sa však izotretinoín používa aj na ostatné formy akné so zlepšením menej než 50 % po 8 týždňoch liečby orálnymi antibiotikami a lokálnou kombinovanou liečbou, na akné s tendenciou k tvorbe jaziev, s veľkým rozsahom alebo s rýchlymi relapsami po ukončení konvenčnej liečby (14).
Odporúčaná dávka systémového izotretinoínu je ≥ 0,5mg/kg po dobu 6 mesiacov, s možným predĺžením liečby pri nedostatočnej odpovedi (12). V úvode liečby môže dôjsť k prechodnému zhoršeniu prejavov, na ktoré treba pacienta vopred upozorniť. Liečba je väčšinou dobre tolerovaná, medzi nežiaduce účinky patria suchosť kože a slizníc, cheilitída, blefarokonjunktivitída, artralgie a myalgie. Je nutný pravidelný laboratórny monitoring hladín hepatálnych testov, cholesterolu a lipidov. Vzhľadom na teratogénny účinok izotretinoínu je indikované používanie antikoncepcie počas liečby a mesiac po jej ukončení. Pacienti by sa mali vyhýbať súčasnému užívaniu vitamínu A kvôli možnému zvýrazneniu symptómov hypervitaminózy A.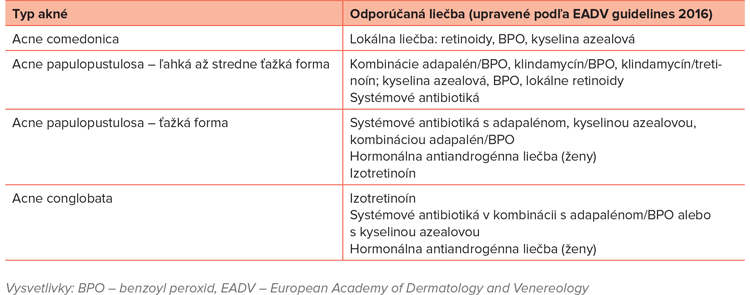
Záver
Akné ako bežné, rozšírené kožné ochorenie patrí medzi najčastejšie konzultácie v dermatologickej ambulancii. Napriek pomerne jednoduchej diagnostike môže byť významnou záťažou pre pacienta, vzhľadom na chronickú povahu prejavov. Včasná a adekvátna liečba dokáže zabrániť vzniku trvalých následkov na koži aj na psychike pacienta. Aj tie najťažšie formy akné sú dnes oproti minulosti dobre terapeuticky zvládnuteľné. Základom pre úspešnú liečbu je dobrá spolupráca lekára a pacienta, dostatočná edukácia a compliance pacienta. Prvým krokom k úspechu je už návšteva dermatovenerológa.
Literatúra
- Buchvald D. Súčasný pohľad na etiopatogenézu a liečbu akné. Via Pract 2005; 2(3):122-125.
- Wolkenstein P, Machovcová A, Szepietowski JC et al. Acne prevalence and associations with lifestyle: a cross-sectional online survey of adolescents/young adults in 7 European countries. J Eur Acad Dermatol Venereol, 32: 298–306.
- Goolamali SK, Andison AC. The origin and use of the word „acne“. Br J Dermatol. 1977;96: 291-294.
- Ghodsi SZ, Orawa H, Zouboulis CC. Prevalence, severity and severity risk factors of acne in high school pupils: a community-based study. J Invest Dermatol 2009; 129: 2136-2141.
- Zaenglein AL, Thiboutot DM. Acne vulgaris. In: Bolognia JL, Jorizzo JL, Schaffer JV. Dermatology 3rd edition. Elsevier, 2012.
- Leyden JJ, McGinley KJ, Mills OH, Kligman AM. Propionibacterium levels in patients with and withou acne vulgaris. J Invest Dermatol 1975;65:382-384.
- Herzogová J. Acne vulgaris. Česká dermatovenerologie 2012;2(1):3-11
- Cunliffe WJ. The Acnes. Martin Dunitz Ltd, London, 1989.
- James WD, Berger TG, Elston DM. Acne. In: Andrews’ Diseases of the skin: clinical dermatology. 11th ed. 2011, Elsevier Inc.
- Norman RJ et al. Polycystic ovary syndrome. Lancet 2007;370:685.
- Wolff K, Johnson RA, Saavedra AP. Disorders of sebaceous and apocrine glands. In: Fitzpatrick’s Color atlas and synopsis of clinical dermatology. 7th ed. 2013, McGraw-Hill
- Nast A, Dréno B, Bettoli V et al. European evidence-based (S3) guideline for the treatment of acne – update 2016 – short version. JEADV 2016;30:1261-1268.
- Poláková K. Liečba akné – aktuálne prístupy. Dermatológia pre prax 2013;7:2-3.
- Rasochová E. Terapia akné. Dermatol. Prax 2010;4(3):104-107.
- Vohradníková O. Acne vulgaris. Moderní gynekologie 2009;18(1):61-73.







