Anafylaxia je častým patologickým stavom a postihne približne 1 z 300 občanov európskej populácie v určitej fáze jeho života, s incidenciou od 1,5 do 7,9 osôb na 100 000 obyvateľov. Charakterizuje ju generalizovaná alergická reakcia, ktorá sa uskutočňuje bezprostredne po druhom alebo opakovanom kontakte s alergénom. Anafylaxia môže byť spustená viacerými alergénmi, pričom u detí ju najčastejšie vyvolávajú potraviny a u dospelých lieky.
Definícia
Európska Resuscitačná Rada definuje anafylaxiu ako ťažkú, život ohrozujúcu, generalizovanú alebo systémovú hypersenzitívnu reakciu. Je charakterizovaná rýchlo sa vyvíjajúcimi život ohrozujúcimi problémami zo strany dýchacích ciest, dýchania a cirkulácie, spravidla spojenými so zmenami na koži a slizniciach. Izolovaná reakcia na koži nie je anafylaxiou, je alergickou reakciou (ERC Guidelines for Resuscitation, 2015).
Pôvodne sa za anafylaxiu považovali iba reakcie organizmu sprostredkované IgE protilátkami. Hypersenzitívne reakcie sprostredkované inými mechanizmami sa označovali ako anafylaktoidné. Dnešné názory už tento rozdiel v pomenovaní nezastávajú a všetky mechanizmy vzniku sa označujú rovnako – pojmom anafylaxia.
Úvod
Anafylaxia má zvyčajne genetický základ. Určité alergény (antigény) sú schopné v ľudskom organizme stimulovať tvorbu špecifických protilátok typu IgE. IgE sa prostredníctvom Fc–receptorov viažu na povrch žírnych buniek a bazofilov. Opakovaný kontakt alergénu s väzobnými miestami takto viazaných molekúl je signálom na uvoľnenie mediátorov anafylaxie zo žírnych buniek a z bazofilov.
Hlavné mediátory anafylaxie (histamín a leukotriény) vyvolávajú zvýšenú priepustnosť ciev, agregáciu trombocytov, konstrikciu hladkých svalov hlavne bronchov, GIT-u a urogenitálneho systému. Výsledkom je akútna zápalová reakcia s pestrými klinickými prejavmi, ktoré sú buď lokálne orgánové, alebo systémové.
Najčastejšími induktormi anafylaxie sú:
- jedy hmyzu,
- pele burín, tráv, stromov,
- potraviny – vajcia, čokoláda, ryby, orechy, citrusové plody, jahody a iné,
- antibiotiká – penicilíny, cefalosporíny, tetracyklíny a iné,
- sulfonamidy,
- lokálne anestetiká – lidokaín, prokaín,
- imunoterapia – v rámci hyposenzibilizácie.
Primárnu úlohu v spustení a v patogenéze anafylaktických reakcií majú pľúca, pretože hlavné mediátory anafylaxie sa uvoľňujú práve z pľúcnych bazofilov a mastocytov.
Klinický obraz
Klinický obraz anafylaktickej reakcie závisí od množstva a miesta uvoľnenia histamínu, od cieľového orgánu postihnutia, od typu alergénu i od miesta vstupu alergénu do organizmu a od alergénovej predispozície. Na základe horeuvedených patofyziologických reakcií dochádza v priebehu sekúnd až minút k vazodilatácii, k zvýšenej permeabilite kapilár s následnou exsudáciou plazmy, k hemokoncentrácii, k hypovolémii, k tachykardii, k bronchokonstrikcii, k zvýšeniu pľúcneho cievneho odporu, k akútnej respiračnej insuficiencii, k poruche črevnej motoriky s nasledujúcimi klinickými prejavmi.
Lokálne prejavy
- koža a sliznice – erytém, exantém, svrbenie, urtika, opuchy,
- dýchací systém – vodnatá nádcha, kýchanie, upchatý nos, dráždenie na kašeľ, pocit cudzieho telesa v hrdle, ťažkosti s dýchaním, zachrípnutie, chrčanie,
- GIT – nauzea, vracanie, kolikovité bolesti brucha, nutkanie na stolicu, hnačka,
- KVS – palpitácie, tachykardia, hypotenzia, arytmia,
- UGS – renálne koliky, spazmy svalstva maternice.
Celkové prejavy
Ide o vystupňovanie a kombináciu lokálnych prejavov s rozvojom šokového stavu:
- CNS – kŕče, kvalitatívne a kvantitatívne poruchy vedomia, nepokoj, zmätenosť, poruchy správania,
- zlyhávanie a zlyhanie:
- respiračné – asfyxia pri malígnej bronchokonstrikcii,
- kardiovaskulárne – malígne arytmie, zlyhanie srdca ako pumpy a pľúcny edém.
Prvou manifestáciou sú obvykle kožné prejavy v podobe pocitu tepla v oblasti tváre, úst, hrudníka, dlaní alebo plosiek nôh. Svrbenie je takmer univerzálnou črtou, ale môže byť prítomný aj nesvrbivý opuch. Často rýchlo nastupuje pocit dýchavice, niektorí pacienti udávajú kašeľ, zachrípnutie, pocit napätia v krku, ťažkosti s prehĺtaním. Často býva postihnuté oko vo forme nadmerného slzenia, nos v podobe nosovej sekrécie a kýchania. Pacienti môžu udávať bolesti hlavy, strach, občas majú hnačky, nauzeu a vracanie.
Anafylaktická reakcia môže mať dvojfázový priebeh:
- včasná fáza – do 60 minút, po jej odoznení počas 3 až 10 hodín sa objaví aj napriek liečbe druhá, oneskorená fáza,
- oneskorená fáza – s podobným priebehom ako včasná fáza. Oneskorené príznaky odznejú do 24 hodín.
Klinický obraz jednotlivých foriem
Anafylaktický šok je najťažším systémovým prejavom anafylaktickej reakcie. Diagnóza sa môže predpokladať aj pri nevysvetliteľnej hypotenzii s bronchospazmom a angioedémom. Vývoj anafylaktického šoku je promptný, v priebehu 10 – 60 minút po kontakte s alergénom. Fulminantný priebeh anafylaktického šoku vedie k primárnemu zastaveniu obehu, bez predchádzajúcich reakcií kože, dýchacieho systému, GIT-u či CNS. Ak nie je podaná okamžitá liečba (adrenalín, zaistenie dýchacích ciest a obehu), môže mať letálne následky.
Quinckeho edém je angioedém, ktorý bol prvýkrát opísaný nemeckým lekárom Heinrichom Quinckem v roku 1882. Prejavuje sa výrazným edémom kože, podkožného tkaniva a slizničného epitelu v rôznych oblastiach tela.
Diagnóza a diferenciálna diagnostika
Diagnóza anafylaxie závisí od rozpoznania kombinácie klinických príznakov, ktoré sa objavia po expozícii niektorému alergénu. Býva pomerne ľahká, ak je dominantné kožné postihnutie, postihnutie dýchania a kardiovaskulárneho systému. Ak však je postihnutý izolovaný systém, alebo izolovaný príznak, stanovenie diagnózy môže byť veľmi problematické.
Kožný systém

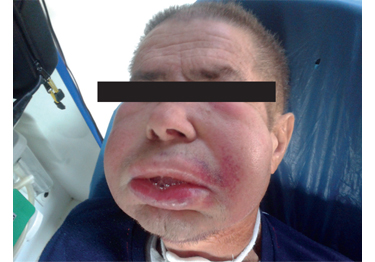
K diferenciálnej diagnostike patria kožné infekcie, karcinoid, systémová mastocytóza, urticaria pigmentosa, feochromocytóm, hereditárny angioedém, urtikariálna vaskulitída, medulárny karcinóm štítnej žľazy a intoxikácia sulfitmi.
Stridor
Pri neprítomnosti iných prejavov anafylaxie, niekedy až laryngoskopia vylúči epiglotitídu, retrofaryngeálny alebo peritonzilárny absces, spazmus laryngu, aspiráciu cudzieho telesa alebo tumor.
Bronchospazmus
Obštrukčné choroby pľúc, najmä astma bronchiale, môžu imitovať anafylaxiu. Pacienti s pľúcnou embóliou majú často prejavy šoku, respiračného zlyhania a bronchospazmus.
Vazovagálna synkopa
Na rozdiel od anafylaxie majú často pacienti bradykardiu, hypotenziu a bledú pokožku, pri anafylaxii je často tachykardia a začervenenie pokožky.
Šok
Klinický obraz anafylaktického, septického a spinálneho šoku je podobný, koža je obvykle vlhká a teplá; kardiogénny, hypovolemický alebo hemoragický šok býva častejšie sprevádzaný studenou, lepkavou pokožkou.
Predlekárska prvá pomoc a ďalší postup
BLS (Basic Life Support) – prvá pomoc postihnutému do príchodu posádky ZZS:
- zastavenie prieniku podozrivého alergénu – ak je to možné!
- odstránenie žihadla bez stláčania, lokálne chladenie miesta vpichu ľadom,
- protišoková poloha na chrbte – vodorovná s elevovanými dolnými končatinami o 30 cm nad podložkou, pri dyspnoe a pri pľúcnom edéme volíme polosediacu polohu,
- pri zastavení obehu – KPR,
- v prípade KPR u mladých jedincov ju treba vykonávať dlhšie než 1 hod.
V rámci prvej pomoci je odporúčané osobám, ktoré už raz anafylaxiu prekonali, nosiť so sebou autoinjektor (pero) s adrenalínom aj varovnú známku „ANAFYLAXIA“. Adrenalín sa pomocou tohto pera aplikuje intramuskulárne do vonkajšej strany stehnového svalu.
ALS (Advanced Life Support) – profesionálna zdravotnícka pomoc:
- inhalácia zvlhčeného O2 maskou 6 – 12 l/min (O2 okuliare zvyšujú frakciu vdychovaného O2 len minimálne),
- včasné zaistenie priechodnosti dýchacích ciest (tracheálna intubácia, koniopunkcia), edém hrtana je promptný,
- včasné zabezpečenie periférneho venózneho prístupu katétrom so širokým lúmenom (periférny obeh rýchlo kolabuje), lieky a masívna tekutinová náhrada.
Liekom prvej voľby pri anafylaxii a pri anafylaktickom šoku je adrenalín. Antihistaminiká a kortikoidy sa podávajú v neskoršej fáze liečby. Pacient s príznakmi anafylaxie musí byť vždy sledovaný na jednotke intenzívnej starostlivosti ústavného zariadenia. Potvrdiť diagnózu pomôžu laboratórne vyšetrenia IgE, sérovej hladiny tryptázy, zvýšenie histamínu v krvi alebo v moči.
Záver
Anafylaktické reakcie prichádzajú náhle a bez varovania, sú pre postihnutého dramatické a pre lekára je ich vývoj nepredvídateľný. Na začiatku anafylaktickej reakcie býva najtypickejším príznakom edém mäkkých častí tváre, krku a exantém rôzneho typu. Nie je možné predpokladať, či sa reakcia zastaví alebo bude pokračovať do závažných respiračných a cirkulačných prejavov a zlyhaní.
Preto musí byť liečba od začiatku agresívna, urgentná, so snahou o udržanie základných vitálnych funkcií a s cieľom zabrániť rozvoju šoku. Celková prognóza anafylaxie je priaznivá, potvrdená štúdiou, mortalita v európskej populácii je menej než 1 %.
Literatúra
- AHNEFELD, F.W., BARTH, J., DICK, W. et al: Akuttherapie anaphylaktoider Reaktionen, In Der Anaesthesist. ISSN 0003-2417,1994, Vol. 43, No. 4, p. 211 – 222.
- MARX, J. A.: Rosen‘s Emergency Medicine: Concepts and Clinical Practice, 6th ed., Philadelphia, Mosby Elsevier, 2006. ISBN: 0-323-03686-4.
- TRUHLAR, A. et al.: European Resuscitation Council Guidelines for Resuscitation 2015 Section 4. Cardiac arrest in special circumstances. In Resuscitation vol. 95 (2015), p. 148–201, DOI: https://ercguidelines.elsevierresource.com/european-resuscitation-council-guidelines-resuscitation-2015-section-4-cardiac-arrest-special
- BRAUNOVÁ, J.: Alergie, anafylaxe, anafylaktický šok. In Interní medicína pro praxi. ISSN 1212-7299, 2001, č. 3, s. 138 – 141.
- DOBIÁŠ, V. a kol.: Prednemocničná urgentná medicína. Martin, Osveta, 2007, 381 s. ISBN 978-80-8063-255-7.
- HULÍN, I. a kol.: Patofyziológia. 7. vydanie. Slovak Academic Press, 2009. 96 s. ISBN 80-7345-099-2.