Hemokoagulačný skríning má za úlohu odhaliť poruchu v systéme zrážania krvi a objasniť príčiny alebo riziko krvácavých komplikácií. Je to často indikované vyšetrenie, ktoré lekári ordinujú v rôznych zostavách, od jedného parametra po kompletný súbor vyšetrení. V tomto článku chcem priblížiť výpovednú hodnotu jednotlivých testov a kritériá na ich indikáciu.
Trocha teórie úvodom
Hlavnou úlohou koagulačného systému je udržať tekutú krv vo vnútri cievneho systému. Za zastavenie krvácania je zodpovedný systém hemostázy, ktorý má 2 základné fázy.
1. Primárna hemostáza
- Reflexná vazokonstrikcia
- Adhézia, aktivácia a agregácia trombocytov
2. Sekundárna hemostáza
- Hemokoagulácia
- Inhibícia koagulácie
- Trombolýza a reparácia poškodeného tkaniva
Vazokonstrikcia poranenej cievy je základná reflexná reakcia, ktorá má za úlohu znížiť krvnú stratu, spomaliť krvný tok a zabezpečiť podmienky na definitívnu zástavu krvácania. Krvné doštičky svojou adhéziou v mieste poranenia (s účasťou von Willebrandovho faktora) vytvárajú tzv. primárnu hemostatickú zátku, ktorá naďalej spomaľuje únik krvi a vytvára aktívny povrch, na ktorom dochádza k aktivácii hemokoagulácie a vzniku definitívnej krvnej zrazeniny uzatvárajúcej poranené miesto.
Hemokoagulácia teda predstavuje len jednu z týchto fáz. Systém je tvorený pomerne zložitou štruktúrou – kaskádou faktorov, ktoré vzájomnou aktiváciou vedú k vytvoreniu fibrínovej zrazeniny. Pri drobných poraneniach malých ciev niekedy stačí na zástavu krvácania len primárna hemostáza, bez aktivácie koagulačného systému. Pri väčšine poranení je však koagulačný systém potrebný.
Proces hemokoagulácie je v súčasnosti popisovaný dvoma teóriami.
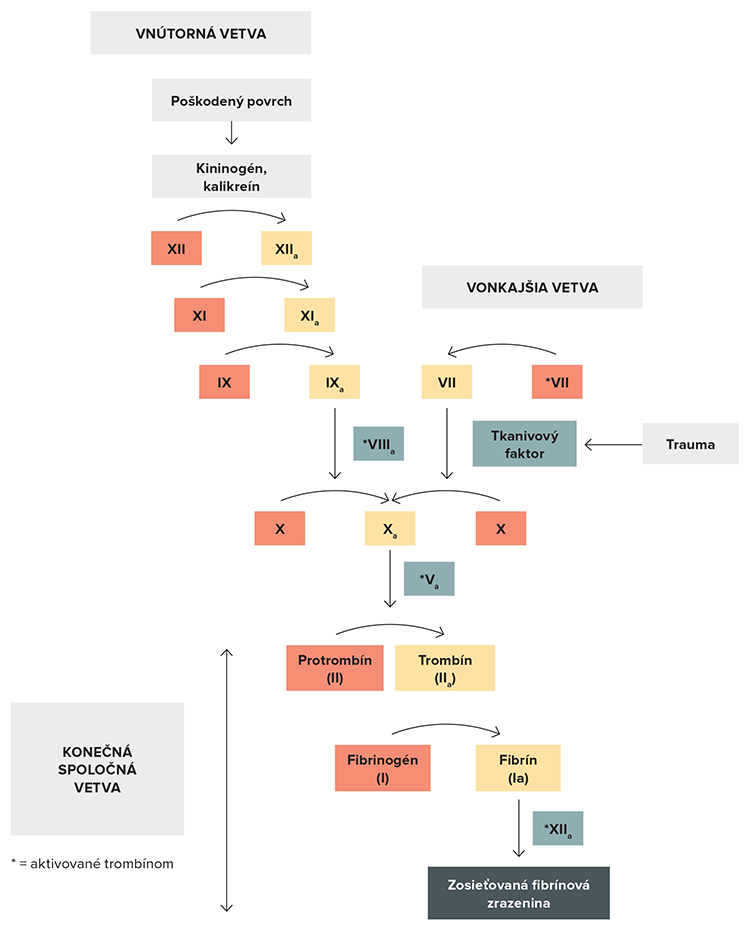
1. Staršia teória popisuje vznik krvnej zrazeniny ako výsledok postupnej aktivácie jednotlivých faktorov kaskády. Podľa spôsobu aktivácie sa delí na dve vetvy – vnútornú a vonkajšiu a koniec tvorí vetva spoločná. Vonkajšiu vetvu spúšťa tkanivový faktor uvoľnený po traume (aj po hemolýze, je exprimovaný aj pri zápaloch a nádoroch). Tkanivový faktor je zmes tromboplastínu a fosfolipidov a v prítomnosti Ca2+ aktivuje faktor VII. Vnútorná vetva sa aktivuje po kontakte s kolagénom a fosfolipidmi po poškodení kontinuity cievneho endotelu. Kaskáda začína prekalikreínom a faktorom XII, postupne sa aktivujú faktory XI, IX, VIII a V. Výsledným produktom aktivácie vonkajšej aj vnútornej vetvy je aktivovaný faktor X v spoločnej vetve. Faktor Xa akcelerovaný faktorom Va aktivuje protrombín a vznikajúci trombín potom mení fibrinogén na fibrín. Táto teória svojou názornosťou dáva lepšiu predstavu o procese hemokoagulácie, ale skutočné deje predchádzajúce vzniku krvnej zrazeniny nevystihuje úplne presne.
2. Najnovšia teória lepšie vystihuje celý proces vytvárania krvnej zrazeniny tak, ako prebieha in vivo. Delí sa na 3 fázy, pričom zásadnú úlohu v celom systéme hrá aktivácia faktora VII a polyfunkčný trombín.
- Prvá je iniciačná fáza, kde sú hlavnými aktérmi faktor VII a tkanivový faktor. Ich pôsobením spolu s faktorom IX vzniká aktívny faktor X. Faktor Xa potom priamo aktivuje protrombín za vzniku trombínu.
- Trombín je zodpovedný za priebeh druhej amplifikačnej fázy, keďže aktivuje faktory XI, VIII a V, aktivuje krvné doštičky, cievny endotel, monocyty a neutrofily exprimujúce tkanivový faktor, aktivuje aj fibrín stabilizujúci faktor (faktor XIII), proteín C (inhibítor koagulácie) aj TAFI (inhibítor fibrinolýzy). Výsledkom pôsobenia aktívneho trombínu je zrýchlenie procesu aktivácie celej kaskády, vytvorenie reakčných povrchov s naviazanými aktívnymi faktormi, čo zabezpečuje lokalizáciu procesu.
- Propagačná fáza je posledná, aktérmi sú aktívny faktor Xa s akcelerátorom faktorom Va. Výsledkom je mohutná tvorba trombínu a premena fibrinogénu na fibrínovú sieť meniacu sa pôsobením faktora XIII na stabilné krvné koagulum.
Nedostatok alebo porucha funkcie jedného faktora má za následok oslabenie alebo znefunkčnenie celej kaskády prejavujúce sa neschopnosťou zastaviť krvácanie po traume alebo až spontánnymi krvácavými epizódami.
Hemokoagulačný skríning je súbor vyšetrení, ktoré zobrazujú stav hemokoagulácie u pacienta, a tak pomáhajú objasniť príčiny krvácavých stavov alebo potenciálne ohrozenie krvácavými komplikáciami.
Základnou súčasťou skríningu hemokoagulácie je vyšetrenie aktivovaného parciálneho tromboplastínového času (APTT) a protrombínového času (PT). Tieto testy zahŕňajú vyšetrenie funkcie všetkých faktorov koagulačnej kaskády okrem faktora XIII. Pre podrobnejšie testovanie môžeme doplniť ešte vyšetrenia fibrinogénu (Fbg), prípadne trombínového času (TT), ktoré priamo zachytávajú schopnosť a výkonnosť tvorby fibrínového koagula. Nemalo by chýbať ani vyšetrenie počtu trombocytov, ktoré treba pre primárnu hemostázu aj pre hemokoaguláciu. Pri diferenciálnej diagnostike tromboembolických stavov je významné aj vyšetrenie D-dimérov.
Kedy indikovať hemokoagulačné vyšetrenia?
Skríningové vyšetrenie je indikované u pacientov s protrahovaným krvácaním po úraze alebo po chirurgickom zákroku, so spontánnymi krvácavými prejavmi kožnými alebo slizničnými alebo s inými krvácavými prejavmi nejasného pôvodu. Odhaľuje poruchy hemokoagulácie pri chronických chorobách pečene, pri užívaní hormonálnej antikoncepcie, v gravidite, pri pôrodných komplikáciách a iných akútnych stavoch, ako je diseminovaná intravaskulárna koagulácia (DIC) a pod. Jednotlivé testy koagulačného skríningu používame i na monitorovanie antikoagulačnej liečby. Hemokoagulačný skríning je vždy súčasťou predoperačných vyšetrení a môže byť indikovaný aj ako depistážne vyšetrenie u pacientov s krvácavými epizódami v osobnej anamnéze alebo s krvácavými ochoreniami v rodinnej anamnéze.
Hemokoagulačné vyšetrenia – význam vyšetrení
Aktivovaný parciálny tromboplastínový čas (APTT) sleduje aktivitu faktorov vnútornej vetvy zrážania. Vykazuje vysokú citlivosť na deficit faktorov VIII, IX, XI, XII, V, II a fibrinogénu (FI), ďalej prekalikreínu (PK) a vysokomolekulárneho kininogénu (HMWK). Princípom testu je aktivácia vnútornej vetvy koagulácie (prekalikreín a faktor XII) pridaním fosfolipidov (cefalín) a následné meranie času zrážania po rekalcifikácii plazmy. Výsledok sa vyjadruje ako pomer času zrážania pacienta a normálnej plazmy APTT-R. Normálna hodnota APTT-R sa pohybuje medzi 0,8 – 1,2, čo predstavuje normálnu funkciu krvnej zrážanlivosti. Treba si však uvedomiť, že k predĺženiu času APTT testu dochádza až pri poklese sledovaného faktora pod 50 %.
Protrombínový čas (tromboplastínový čas, Quickov test) monitoruje vonkajší systém hemokoagulácie. Test sleduje správnu funkciu koagulačných faktorov II, V, VII, X a fibrinogénu. Meria sa čas, za ktorý sa vytvorí krvná zrazenina po pridaní tkanivového faktora ako aktivátora a po následnej rekalcifikácii plazmy. Výsledok sa vyjadruje ako protrombínový pomer – PT-R (pomer času vzorky pacienta a času kontroly) alebo – v prípade monitorovania liečby kumarínmi – ako medzinárodný normalizovaný pomer (INR). Normálna hodnota sa pohybuje medzi 0,8 – 1,2.
Trombínový čas monitoruje premenu fibrinogénu na fibrín. Meria sa čas, za ktorý sa vytvorí krvná zrazenina po pridaní definovaného množstva trombínu ako aktivátora a po rekalcifikácii plazmy. Výsledok sa vyjadruje ako trombínový pomer – TT-R (pomer času vzorky pacienta a času kontroly). Normálna hodnota sa pohybuje medzi 0,8 – 1,2.
Fibrinogén (Clauss) je koagulačná metóda na stanovenie hladiny fibrinogénu. Rýchlosť vzniku fibrínovej zrazeniny je priamo úmerná koncentrácii fibrinogénu v plazme. Ako aktivátor sa používa štandardizovaný trombínový reagens, väčšina testov obsahuje hexadimetrín bromid, ktorý umožňuje stanoviť hladinu fibrinogénu aj v prítomnosti heparínu. Koncentrácia fibrinogénu sa odčítava z kalibračnej krivky. Normálna hodnota u dospelých sa pohybuje medzi 1,8 – 3,8 g/l.
Na vyšetrenie koncentrácie D-dimérov slúži latex-aglutinačný imunochemický test. Zvýšené hladiny D-dimérov nachádzame pri všetkých ochoreniach so zvýšenou koagulačnou aktivitou, napríklad TECH, DIC, hyperkoagulačné stavy, IM, CMP, ICHDK, ale aj v gravidite, po pôrode, po úrazoch, operačných výkonoch a pri malígnych ochoreniach. Zvýšená hladina D-dimérov po ukončení antikoagulačnej liečby predstavuje zvýšené riziko recidívy TECH. Rovnako u kardiakov po IM predstavuje zvýšená hladina D-dimérov zvýšené riziko komplikácií a nepriaznivú prognózu.
V diagnostike hlbokej žilovej trombózy a pľúcnej embólie má D-dimér vysokú senzitivitu, avšak nízku špecifitu. Senzitivita je 93 % a špecifita 25 % pre TECH. Pre vylúčenie tromboembólie je významná hlavne negatívna hodnota testu, negatívna hodnota vylučuje TECH v 99,5 %. D-dimér je reaktant akútnej fázy, jeho nešpecifické zvýšenie môžeme pozorovať po traume, chirurgických zákrokoch, v tehotenstve, pri zápaloch, pečeňových ochoreniach, systémových ochoreniach, pri nádorových ochoreniach aj vo vyššom veku. Hladiny D-diméru sú obvykle zvýšené u pacientov, ktorí boli v nedávnej minulosti hospitalizovaní.
Stavy a choroby, ktoré môžeme odhaliť hemokoagulačným skríningom
Hemofília A/B je vrodený nedostatok koagulačného faktora VIII alebo IX. Ťažké formy s hladinou faktora VIII/IX pod 1 % sa diagnostikujú u detí od kojeneckého veku. Prejavuje sa spontánnym krvácaním, prevažne do kĺbov a svalov. Ľahšie formy sa môžu diagnostikovať aj v dospelosti, pri krvácavých komplikáciách po úraze alebo po operačnom zákroku. Hlavným prejavom je zvýšenie APTT-R. Ťažký hemofilik máva v čase diagnózy pomer APTT 2,0 – 3,5 aj viac. Hemofília je ochorenie chlapcov, predĺženie APTT s nedostatkom faktora VIII/IX však nachádzame aj u žien prenášačiek.
Hemofília C je vrodený nedostatok faktora XI, postihuje obidve pohlavia a na rozdiel od hemofílie A/B sa prejavuje skôr slizničným krvácaním, epistaxou, hematúriou, menometrorágiou alebo krvácaním po operácii. Ochorenie zachytávame pri predĺžení APTT-R.
Von Willebrandova choroba patrí k najčastejším koagulopatiám. Jej príčinou je nedostatok alebo porucha von Willebrandovho faktora, ktorého úlohou je viazať sa na proteíny (faktor VIII), kolagén a bunkové povrchy, kde uľahčuje adhéziu a agregáciu trombocytov v mieste poranenia. Má veľa podtypov, predĺženie APTT pozorujeme predovšetkým pri type I. Prejavuje sa kožným, slizničným alebo silným menštruačným
krvácaním.
Získaná hemofília je vzácne, ale veľmi nebezpečné, často smrtiace ochorenie. Nedostatok faktora VIII (menej často faktora IX) je spôsobený autoprotilátkou namierenou proti tomuto faktoru. Hlavným prejavom je predĺženie APTT-R na dvoj- až trojnásobok. Vyskytuje sa najviac u starých ľudí a na rozdiel od hemofílie A/B sa prejavuje hlavne kožným a slizničným krvácaním a krvácavými komplikáciami po operáciách.
Lupus antikoagulans, antifosfolipidové protilátky sprevádzajú najčastejšie systémové ochorenia ako SLE, RA, Sjögrenov syndróm a môžu sa vyskytovať aj primárne v rámci antifosfolipidového syndrómu alebo i prechodne po niektorých vírusových a bakteriálnych infekciách. Antifosfolipidový syndróm je syndróm trombofilný, prejavuje sa arteriálnymi aj venóznymi trombózami. Hlavným prejavom je predĺženie APTT-R, ktoré však nie je spojené s krvácaním. Za patológiu APTT-R sú zodpovedné antifosfolipidové protilátky, ktoré reagujú s fosfolipidovým aktivátorom (cefalínom), a tak reakciu spomaľujú.
Nálezy výsledkov hemokoagulačných vyšetrení pri antikoagulačnej liečbe
Ak je antikoagulačná liečba účinná, prejaví sa patológiou hemokoagulačných testov.
Nefrakcionovaný heparín (UFH) má veľmi silný anti-IIa efekt a podávaný intravenózne predlžuje hlavne APTT a TT, menej PT. APTT sa používa na monitorovanie heparínovej liečby, na účinnú a bezpečnú liečbu by malo byť predĺženie približne dvojnásobné, pri bolusovej aplikácii sú tieto testy po podaní nemerateľné. Pri profylaktickom podávaní malých dávok subkutánne patológiu APTT väčšinou nepozorujeme.
Nízkomolekulový heparín (LMWH) je heparínová frakcia s výraznejším anti-Xa efektom, podáva sa subkutánne profylakticky aj terapeuticky. U väčšiny pacientov nepozorujeme predĺženie APTT ani TT, prípadne len mierne predĺženie týchto testov v čase po aplikácii. U pacientov s ťažkým obličkovým deficitom však dochádza ku kumulácii LMWH, predlžuje sa APTT aj TT, čo upozorňuje na riziko predávkovania. Na monitorovanie liečby je však vhodnejšie používať testy anti-Xa aktivity.
Warfarín je účinné perorálne antikoagulans. Účinok je založený na narušení syntézy faktorov II, VII, IX a X navodením hypovitaminózy K. Pri účinnej liečbe sa predlžuje hlavne PT, menej APTT. Protrombínový čas je priamo úmerný aktivite faktorov protrombínového komplexu, a preto sa používa na monitorovanie účinku liečby. Na monitorovanie kumarínovej liečby je vhodnejšie používať hodnotu INR. Účinná antikoagulačná liečba má hodnoty PT predĺžené 2 – 3-násobne (INR 2,0 – 3,0).
Dabigatran je nové perorálne antikoagulans so silným anti-IIa účinkom. Pri liečbe dabigatranom býva výrazne predĺžené APTT a menej PT. Trombínový čas je väčšinou nemerateľný. Hodnota APTT je priamo úmerná hladine dabigatranu a je možné ju použiť na orientačné monitorovanie liečby. Hodnota by nemala prekročiť dvojnásobok normálu (APTT-R < 2,0) 12 hodín po podaní lieku. U pacientov s obličkovou nedostatočnosťou dochádza ku kumulácii dabigatranu a vzniká riziko predávkovania. Na základe hodnoty APTT môžeme upraviť dávkovanie alebo zmeniť liečbu. Na monitorovanie liečby dabigatranom je vhodnejšie používať testy na princípe inhibície trombínu s priamym určením hladiny dabigatranu.
Rivaroxaban a apixaban sú nové perorálne antikoagulanciá so silným anti-Xa účinkom. Pri antikoagulačnom dávkovaní pozorujeme predĺženie APTT i PT, trombínový čas zostáva nezmenený. Protrombínový čas vykazuje najlepšiu linearitu v závislosti od hladiny xabanov, a preto je možné ho používať na monitorovanie liečby. Na monitorovanie je však vhodnejšie používať testy anti-Xa aktivity s kalibráciou na príslušné liečivo.
Fondaparín podávaný subkutánne sa používa profylakticky aj terapeuticky. Má silný anti-Xa efekt, ale predĺženie koagulačných testov pri normálnom dávkovaní nebýva výrazné. Môžeme pozorovať mierne predĺžený APTT i PT v čase po podaní lieku. Na monitorovanie liečby je výhodnejšie používať testy anti-Xa kalibrované na fondaparinux.
Nálezy výsledkov hemokoagulačných vyšetrení v iných situáciách
Konzumpčná koagulopatia je veľmi nebezpečný akútny stav, pri ktorom dochádza k zníženiu všetkých koagulačných faktorov vplyvom aktivácie hemokoagulácie (DIC) pri úrazoch, sepse, pôrodných komplikáciách, ťažkých operáciach, hemolýze, odplavením z krvného obehu alebo nariedením volumovou liečbou pri život ohrozujúcom krvácaní. Dochádza k predĺženiu APTT, PT, TT, poklesu trombocytov, fibrinogénu a zvýšeniu D-dimérov. Stav býva sprevádzaný profúznym krvácaním.
Hyperkoagulácia vedie k skráteniu časov globálnych testov. Hyperkoagulačné stavy môžeme pozorovať v gravidite, pri ťažkej zápalovej reakcii, sepse, polytraume a v úvode DIC. Často býva na príčine zvýšená hladina faktora VIII ako reaktanta akútnej fázy. Hyperkoagulačné stavy sprevádzajú aj početné hematologické malignity, ako sú myeloproliferácie, akútna promyelocytová leukémia aj niektoré druhy chemoterapie. Hyperkoagulácia je protrombotický stav, ohrozuje pacientov rizikom tromboembolickej choroby alebo prechodom do DIC. Pozorujeme skrátenie APTT, PT, zvýšenie hladiny fibrinogénu a D-dimérov.
Hypovitaminóza K je v našich podmienkach extrémne vzácna. Dochádza k nej pri znížení príjmu vitamínu K v strave (extrémne diéty) alebo pri zničení saprofytických črevných baktérií dlhodobou antibiotickou liečbou. Klinické i laboratórne prejavy sú podobné ako pri liečbe kumarínmi.
Pečeňové ochorenie v štádiu ťažkého poškodenia parenchýmu vedie k prejavom koagulopatie. Poškodenie syntetickej funkcie heparu vedie k zníženiu hladín protrombínového komplexu (faktor II, VII, IX a X), čo sa prejaví predĺžením protrombínového času, menej APTT. Znížená syntéza je príčinou aj zníženej hladiny fibrinogénu, na druhej strane však pozorujeme zvýšenie D-dimérov vplyvom hyperkoagulácie spôsobenej nekrózou a zápalovým procesom v hepare. Vzniká akási podivná rovnováha hypo- a hyperkoagulácie, čo spôsobuje, že pacienti s cirhózou heparu nekrvácajú.
Purpura má viac alebo menej výrazné kožné krvácavé prejavy – petechie, sufúzie, ekchymózy, hematómy. Najčastejšou príčinou je trombocytopénia alebo vaskulopatia bez koagulopatie. Hemokoagulačný skríning je v norme, pri zápalovej etiológii (systémové ochorenia) môžeme pozorovať zvýšenie fibrinogénu a D-dimérov.
Čo nás môže pomýliť?
Hemokoagulačné vyšetrenia sú extrémne citlivé na dodržanie správnej laboratórnej praxe. Veľa chýb môže nastať už v predanalytickej fáze, hlavne pri odbere vzorky krvi. Pacienti by pred hemokoagulačným vyšetrením nemali jesť tučnú stravu. Dlhé a nešetrné škrtenie vedie k rozpadu erytrocytov, hypoxii tkanív a k aktivácii koagulačných faktorov. Zle napichnutá žila môže spôsobiť hemolýzu a prímes tkanivového faktora, ktorý ako silný aktivátor koagulácie skresľuje výsledné hodnoty a môže viesť až k zrazeniu vzorky. Nedodržanie pomeru odobratej krvi a antikoagulačného roztoku vedie k nesprávnym výsledkom vyšetrení rovnako ako predlžovanie doby od odberu krvi po spracovanie v laboratóriu. V analytickej fáze môžu nastať rôzne chyby v procese analýzy vzorky, ktoré sú však v dobe analyzátorov a komputerizácie laboratórií minimalizované. Nedostatočná alebo nesprávna centrifugácia spôsobuje zvyškovú prítomnosť krvných elementov, ktoré sú na príčine aktivácie in vitro. Nemožno spracovávať vzorky hemolytické, s viditeľnými zrazeninami a chylózne. Ľudia s vysokým hematokritom majú predĺžené koagulačné časy. Kontaminácia heparínom predlžuje čas zrážania (krv odoberaná z kanýl, ktoré sú uzavreté heparínovou zátkou). Aj zrazená vzorka vykazuje predĺženie času do vytvorenia koagula. Prítomnosť heterofilných protilátok alebo reumatoidného faktora môže spôsobovať falošnú pozitivitu aj negativitu D-dimérov.
Záver
Hemokoagulačný skríning nám umožňuje zachytiť poruchu zrážania krvi u pacientov s vrodenými aj získanými koagulopatiami. Patológia testov upozorňuje na defekty jednotlivých faktorov, na prítomnosť antikoagulačného lieku (heparín, kumarín, NOAK) alebo na poruchy spôsobené systémovými alebo orgánovými ochoreniami. Diagnostika a liečba koagulopatie potom patria do rúk hematológa.








